| Добро пожаловать на нашу страничку ЗДОРОВЬЯ!
РОДИТЕЛИ, ЗНАЙТЕ:
Только прививки могут защитить ваших детей от заболевания полиомиелитом и его тяжелых последствий. Берегите здоровье ваших детей!
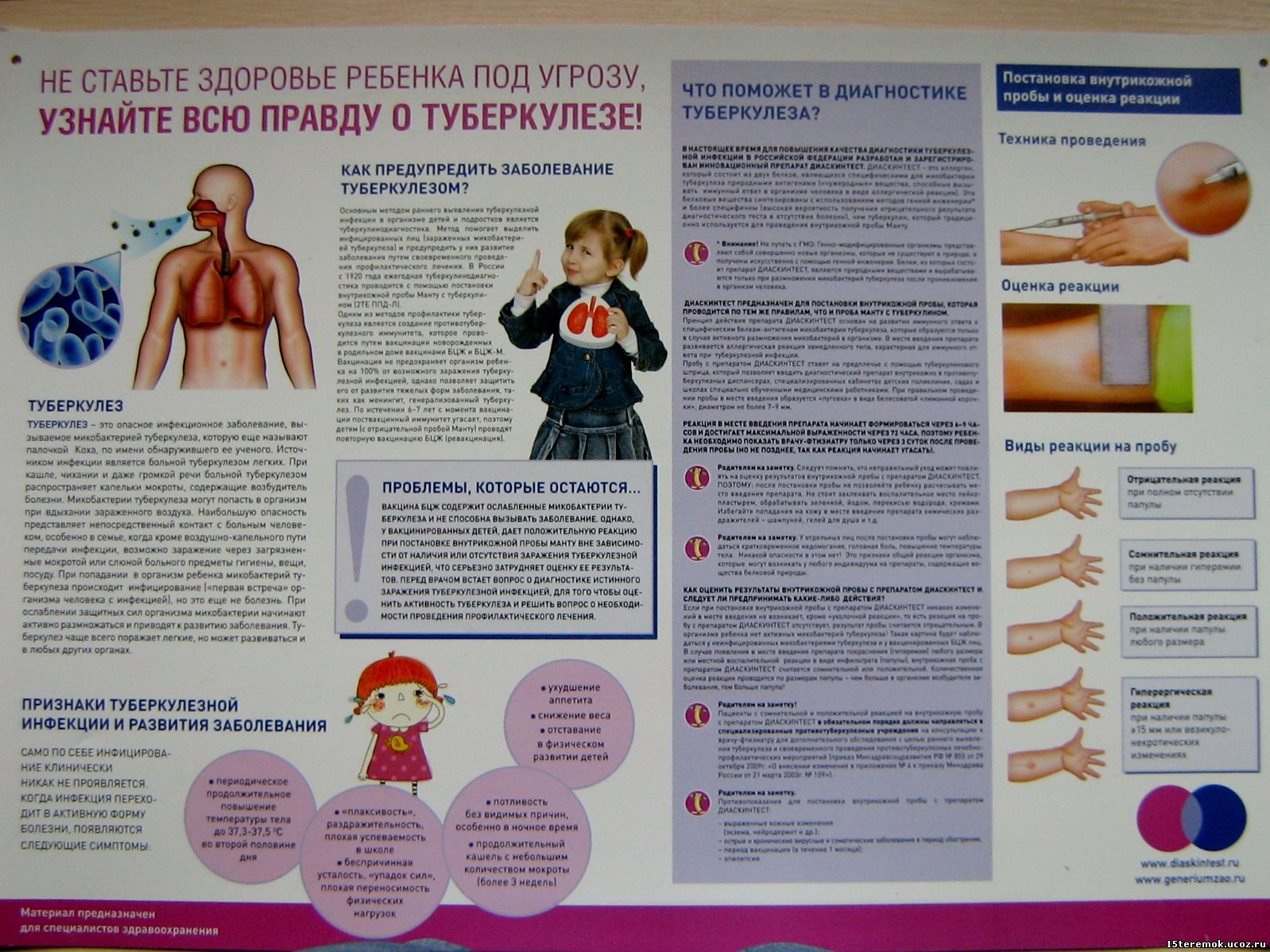
НЕ ОСТАВЬТЕ ЗДОРОВЬЕ РЕБЕНКА ПОД УГРОЗУ,
УЗНАЙТЕ ВСЮ ПРАВДУ О ТУБЕРКУЛЕЗЕ!
"ТУБЕРКУЛЕЗ"
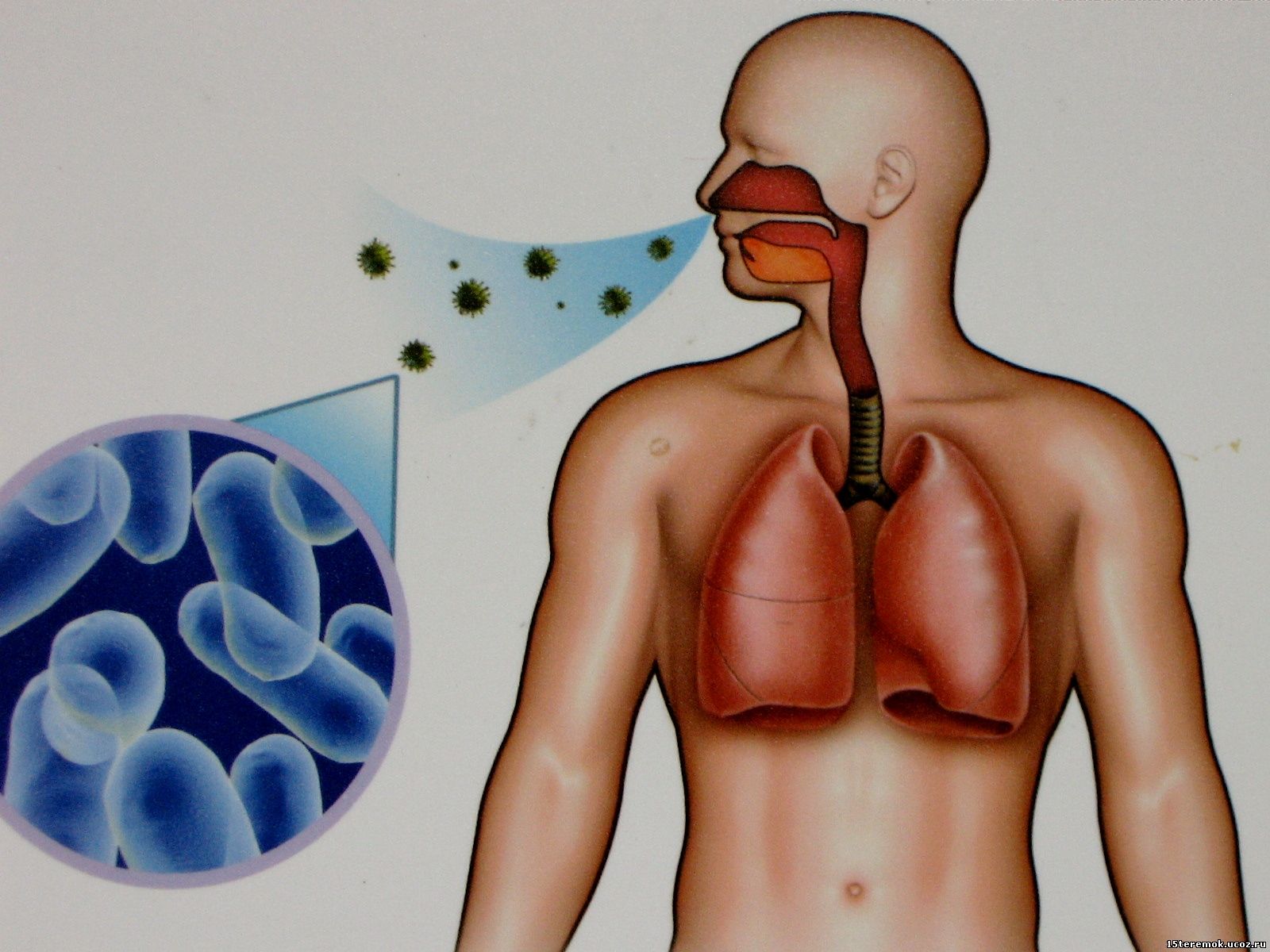 Туберкулез – это опасное инфекционное заболевание, вызываемое микробактерией туберкулеза, которую еще называют палочкой Коха, по имени обнаружившего ее ученого. Источником инфекции является больной туберкулезом легких. При кашле, чихании и даже громкой речи больной туберкулезом распространяет капельки мокроты, содержащие возбудитель болезни. Микобактерии туберкулеза могут попасть в организм при вдыхании зараженного воздуха. Наибольшую опасность представляет непосредственный контакт с больным человеком, особенно в семье, когда кроме воздушно-капельного пути передачи инфекции, возможно заражение через загрязненные мокротой или слюной больного предметы гигиены, вещи, посуду. При попадании в организм ребенка микобактерий туберкулеза происходит инфицирование («первая встреча» организма человека с инфекцией), но это еще не болезнь. При ослаблении защитных сил организма микробактерии начинают активно размножаться и приводят к развитию заболевания. Туберкулез чаще всего поражает легкие, но может развиваться и в любых других органах. Туберкулез – это опасное инфекционное заболевание, вызываемое микробактерией туберкулеза, которую еще называют палочкой Коха, по имени обнаружившего ее ученого. Источником инфекции является больной туберкулезом легких. При кашле, чихании и даже громкой речи больной туберкулезом распространяет капельки мокроты, содержащие возбудитель болезни. Микобактерии туберкулеза могут попасть в организм при вдыхании зараженного воздуха. Наибольшую опасность представляет непосредственный контакт с больным человеком, особенно в семье, когда кроме воздушно-капельного пути передачи инфекции, возможно заражение через загрязненные мокротой или слюной больного предметы гигиены, вещи, посуду. При попадании в организм ребенка микобактерий туберкулеза происходит инфицирование («первая встреча» организма человека с инфекцией), но это еще не болезнь. При ослаблении защитных сил организма микробактерии начинают активно размножаться и приводят к развитию заболевания. Туберкулез чаще всего поражает легкие, но может развиваться и в любых других органах.
Признаки туберкулезной инфекции и развития заболевания
Само по себе инфицирование клинически никак не проявляется. Когда инфекция переходит в активную форму болезни, появляется следующие симптомы:
-
периодическое продолжительное повышение температуры тела до 37,3-37,50 С во второй половине дня;
-
«плаксивость», раздражительность, плохая успеваемость в школе;
-
беспричинная усталость, «упадок сил», плохая переносимость физических нагрузок;
-
потливость без видимых причин, особенно в ночное время;
-
продолжительный кашель с небольшим количеством мокроты (более 3 недели);
-
отсутствие в физическом развитии детей;
-
снижение веса;
-
ухудшение аппетита.
Как предупредить заболевание туберкулезом?
Основным методом раннего выявления туберкулезной инфекции в организме детей и подростков является туберкулинодиагностика. Метод помогает выделить инфекционных лиц (зараженных микобактерией туберкулеза) и предупредить у них развитие заболевания путем своевременного проведения профилактического лечения. В России с 1920 года ежегодная туберкулинодиагностика проводится с помощью постановки внутрикожной пробы Манту с туберкулином (2ТЕ ППД-Л).
Одним из методов профилактики туберкулеза является создание противотуберкулезного иммунитета, которое проводится путем вакцинации новорожденных в родильном доме вакцинации БЦЖ и БЦЖ-М.
Вакцинация не предохраняет организм ребенка на 100% от возможного заражения туберкулезной инфекцией, однако позволяет защитить его от развития тяжелых форм заболевания, таких как менингит, генерализованный туберкулез. По истечении 6-7 лет с момента вакцинации поствакцинный иммунитет угасает, поэтому детям (с отрицательной пробой Манту) проводят повторную вакцинацию БЦЖ (ревакцинацию).
"ПОЛИОМИЕЛИТ"
Что такое полиомиелит? Полиомиелит – это острая вирусная инфекция, которая передается фекально-оральным и воздушно-капельным путем.
Кто может заболеть полиомиелитом? Полиомиелитом болеют дети и взрослые, но чаще дети до 5 лет, если им вовремя не сделаны прививки против полиомиелита.
Как проявляется полиомиелит? Заболевание, как правило, начинается с повышения температуры, недомогания, потери аппетита, воспаления верхних дыхательных путей, болей в животе, рвоты, с возможным последующим развитием параличей мышц ног, рук, туловища, что нередко приводит к инвалидности.
Что нужно делать при первых признаках заболевания? Вызвать врача на дом.
Почему больного полиомиелитом необходимо обязательно госпитализировать? Для проведения лечения, предупреждения осложнений и изоляции его от восприимчивых к полиомиелиту лиц.
Что нужно сделать для предупреждения заболевания? Прививки от полиомиелита в соответствии с возрастом.
Что надо знать о проведении прививок? Они обязательны и делаются детям с 3-х месячного возраста трехкратно с интервалом в 45 дней. В возрасте одного и двух лет проводятся двукратные ревакцинации с интервалом в 45 дней. Необходимо, чтобы ребенок к двум годам получил не менее 5 прививок. Очередные ревакцинации проводятся в 6-7 лет (1 класс) и 14-15 лет (9 класс).
Есть ли противопоказания к прививкам? Да, но они чрезвычайно редки и определяет их только врач.
Где делают прививки? В поликлиниках по месту жительства, в детских дошкольных учреждениях, школах и средних специальных учебных заведениях.
"О ПРОФИЛАКТИЧЕСКИХ ПРИВИВКАХ ДЕТЯМ"
(памятка для родителей)
Зачем нужны профилактические прививки детям? Прививки, полученные ребенком в детстве, создают основу иммунитета (невосприимчивость к инфекциям).
Оказывают ли вакцины вредное влияние на организм ребенка? Все современные вакцины, применяемые в нашей стране, проходят тщательный контроль и соответствуют мировым стандартам. Они не оказывают вредного влияния на организм ребенка.
Может ли заболеть привитый ребенок? Да, может, так как никакая вакцина не дает 100% гарантии на всю жизнь. Однако, это происходит редко, а в случае заболевания привитый ребенок переносит заболевание в легкой форме и не погибает.
Какие прививки должен иметь ваш ребенок в возрасте:
4-5 день жизни (в роддоме) - против туберкулеза; 3 месяца – первая прививка против дифтерии, коклюша, столбняка и полиомиелита; 4,5 месяцев – вторая прививка против дифтерии, коклюша, столбняка и полиомиелита; 6 месяцев – третья прививка против дифтерии, коклюша, столбняка и полиомиелита; 1 год – прививка против кори; 1,5 года – против паротита; на втором году – повторная прививка (ревакцинация) против дифтерии, коклюша, столбняка и полиомиелита; на третьем году – повторная прививка (вторая ревакцинация) против полиомиелита; 6-7 лет – повторная прививка против кори, туберкулеза, дифтерии, столбняка и полиомиелита; 11 лет – повторная прививка против дифтерии; 15-16 лет – повторная прививка против дифтерии, столбняка, полиомиелита и туберкулеза.
Почему делают прививки повторно? Для поддержания надежного иммунитета.
Возможна ли реакция на прививки? Да, но она всегда бывает легче той инфекции, против которой делается прививка.
В чем может выражаться реакция на прививки? Наиболее частой реакцией на прививки является кратковременное повышение температуры, местные реакции (краснота, припухлость в месте прививки). Температура редко бывает выше 38,50 С, держится не более 2-3 дней, обычно снижается без применения лекарственных препаратов.
Можно ли прививать часто болеющих, ослабленных детей? Таких детей надо прививать в первую очередь, так как они наиболее подвержены инфекции, протекающим у них, как правило, в тяжелой форме.
Как нужно готовить ребенка к прививкам? Родители должны оберегать ребенка от контактов с инфекционными болезнями, строго соблюдать диету у детей с пищевой аллергией. В день прививки ребенка осматривает врач, ему измеряется температура.
В чем нуждается ребенок после проведения прививки? Во внимательном отношении к себе со стороны родителей. В случае изменения поведения ребенка, повышения температуры, появления жалоб, они должны обязательно обратиться к врачу.
"ЭПИДЕМИЧЕСКИЙ ПАРОТИТ"
Наверное, некоторые из Вас, прочитав эти два слова "эпидемический паротит", не смогут представить себе, какое заболевание скрывается за столь научным названием. А вот если эту болезнь назвать житейским именем "свинка", то это станет понятно каждому. Свинка - острая вирусная инфекция, которую в довакцинальное время переносил каждый человек. Она поражает, в основном, детей, хотя ею болеют и взрослые, у которых заболевание протекает более тяжело. Источником заражения является больной человек, выделяющий вирус во внешнюю среду при чихании, кашле, с капельками слюны. Заболевание развивается остро через 2-4 недели после заражения и проявляется повышением температуры, недомоганием, слабостью. Приблизительно у одной трети заболевших дело этим и ограничивается, а у остальных двух третей через 3-4 дня появляется одно- или двухстороннее болезненное увеличение слюнных желез, чаще всего околоушных. Подобное изменение формы лица и послужило причиной общепринятого названия этого заболевания. В течение последующих 3-5 суток слюнные железы продолжают увеличиваться, затем происходит их постепенное уменьшение и к 8-10 суткам лицо приобретает нормальный вид. Переболевание свинкой сопровождается развитием пожизненной невосприимчивости (иммунитета) к последующему заражению вирусом эпидемического паротита.
Чем же опасна эта инфекция?
♦ Во первых, развитием менингита. Это осложнение встречается у каждого десятого заболевшего и проявляется повышением температуры до 39ºС и более, сильной головной болью, рвотой. После выздоровления у таких больных могут длительное время сохраняться и головная боль.
♦ Во вторых, развитием панкреатита (воспаления поджелудочной железы),которое имеет место у 4-5% заболевших.
♦ В третьих, что наиболее опасно, развитием орхита (воспаления яичек) у мальчиков и мужчин и оофорита (воспалением яичников) у девочек и женщин. К счастью эти поражения чаще бывают односторонними, тогда как двухсторонние поражения нередко приводят к развитию мужского и женского бесплодия. Достаточно сказать, что паротитный орхит является причиной развития 1/4 всех случаев мужского бесплодия.
Заболевание эпидемическим паротитом в первые 3 месяца беременности приводит к выкидышу у каждой четвертой женщины. Как видно, это заболевание совсем не безобидно. Единственным способом защитить от него ребенка (а в последующем, когда он вырастет, и взрослого) является вакцинация с помощью живой вакцины, представляющей собой аттенуированный (ослабленный) вирус эпидемического паротита. Прививки против эпидемического паротита включены в календарь прививок России, которым предусмотрено проведение двукратной вакцинации: после достижения годовалоговозраста и в 6 лет (перед поступлением в школу). Для проведения прививки можно использовать как паротитную моновакцину отечественного производства, так и зарегистрированные в России трехвалентные вакцины, содержание паротитный, коревой и краснушный компоненты. Противопоказания к прививкам против эпидемического паротита немногочислены. К ним относятся: ранее проявившиеся выражение аллергические реакции на неомицин - антибиотик, в очень небольшом количестве содержащийся в вакцине, первичные и вторичные иммунодефицитные состояния, беременность. При острых (обострении хронических) болезнях вакцину можно вводить через 1 месяц после выздоровления или ремиссии, а при легких формах острых респираторных вирусных инфекций и кишечных заболеваний прививки проводят после нормализации температуры. Дети с такими часто встречающимися формами аллергии, как атопический дерматит, астматический бронхит, бронхиальная астма, пищевая аллергия хорошо переносят прививки живыми вакцинами, и их можно без всякого опасения вакцинировать против эпидемического паротита. Теперь Вы знаете, что свинка совсем не так безопасна, как кажется, и защитить от нее ребенка - долг каждого родителя.
КОРЬ
Корь – острая вирусная инфекция, пожалуй, самая «заразная» среди детских инфекций. В отсутствии вакцинации ею переболевали практически все дети раннего возраста.
Источником заражения является больной человек, который выделяет вирус при чихании, кашле, с капельками слюны. Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением конъюнктив. Затем, обычно на 13-14 день, за ушами и на щеках появляется сыпь, которая быстро распространяется на все лицо и шею. На второй день она появляется на теле, а на третий – на руках и ногах. В период высыпания температура достигает более высоких цифр, нарастает интоксикация, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4 последующих дней сыпь исчезает в той же последовательности как и появилась. Осложнениями кори является тяжелые пневмонии (1-6%), воспаление среднего уха (7-9%), энцефалит (1 случай на 1000 заболевших), синдром крупа, желудочно-кишечные расстройства. Особенно тяжело протекает корь у детей с нарушениями иммунной системы у ослабленных детей, а также у детей на втором году жизни. На первом году жизни большая часть детей защищена от заболевания, поскольку в их крови содержаться материнские антитела. Перенесенная корь оставляет после себя пожизненный иммунитет (невосприимчивость) к повторному заражению.
Единственной мерой эффективной и длительной защиты ребенка от кори является вакцинация, которая проводится во всех странах мира с использованием живых вакцин, содержащих аттенуированный (ослабленный) вирус кори.
Коревую вакцинацию можно использовать и для экстренной профилактики кори в случае контакта небольшого и не привитого ребенка с больным корью. Надо знать, что защитный эффект при этом проявится только в том случае, когда вакцина будет введена в течение 3-х суток после контакта с больным. Поэтому в данном случае не откладывайте обращение к врачу. Помимо вакцины в качестве средства экстренной профилактики может быть применен и иммуноглобулин человека нормальный. Его следует вводить не позднее 4-го дня после контакта с больным.
Защитить от кори ребенка Ваш родительский долг!
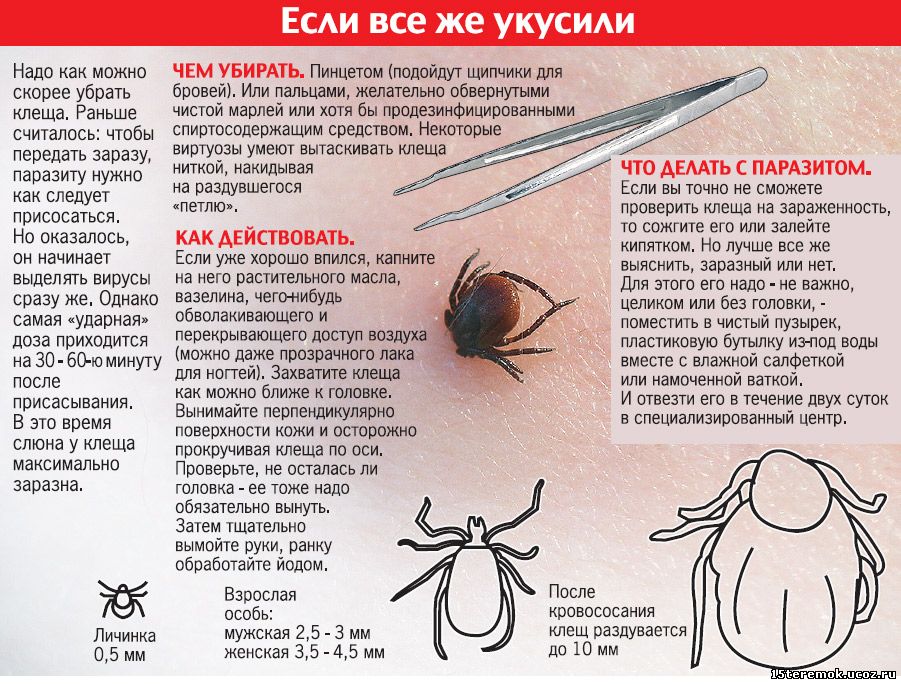
"Клещ" (памятка для родителей)

| |





